ページの本文です。
さいたま市周辺施設嚥下調整食に関する実態調査報告
1.背景
近年超高齢化に伴い摂食嚥下障害を有する方は増加傾向にあり、医療や介護の現場で安全な食事提供は今日の課題となっている。摂食嚥下障害を来し入院した患者が、再度嚥下障害を原因に入院される事例が多い。その原因の一つとして提供される食事や水分の形態・性状が不適切であることが考えられるが、そこには1.各施設間で同様の食事形態の名称を用いていても実際には食事の物性が異なる場合があること、2.対応可能な食事形態の種類が少なく、転帰先にて対応可能な食事形態に調整した結果誤嚥リスク要因が増加する場合があることがあげられる。
2.目的
病院や施設等で患者が摂取する食事形態を転帰先にて適切に提供されるよう、各施設間の情報共有を図る一助とする。
3.対象
埼玉県医療機能情報提供システム及びさいたま市医療ナビ指定業者一覧より選定した病院・介護保健施設・老人福祉施設等188施設
4.方法
自記式質問票を用いた郵送調査
5.期間
平成30年4月9日から平成30年5月20日
6.調査項目
- 給食業務に関する現状について
- 食事形態について
7.結果
回答数 108/188施設 (回答率57%)
1)施設の種類
老人福祉施設が3分の1と最も多く、次いで老人保健施設、病院は急性期、回復期、療養型と様々な施設から回答を得ました。
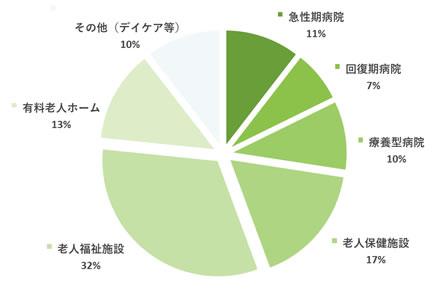
急性期病棟 13 回復期病棟 9 療養型病棟 12 介護老人保健施設 21 介護老人福祉施設 40 有料老人ホーム 16 その他 13:精神病院、在宅型ホスピス、ショートステイ等
2)どの嚥下調整食の分類基準を使用していますか。
現状では回答を得た3分の2の施設において、嚥下調整食の基準を用いていない、または独自の分類において提供しているという状況になりました。
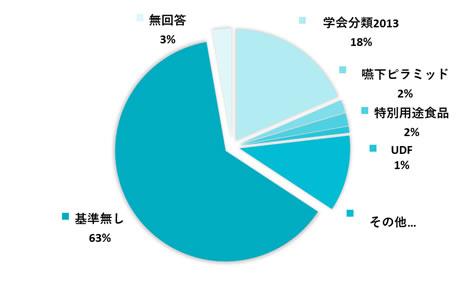
学会分類 20 ピラミッド 2 特別用途食品 2 UDF1 無 68 無回答 3 その他 12
3)誰が嚥下機能評価を行っていますか。
日常的に食事に関わりをもつ看護師や栄養士が実施する割合が高く、一般的に専門職と思われる言語聴覚士や認定看護師が評価を行っていると思われる施設が2割程度となりました。施設においては常勤の専門職の配置がなく、訪問の歯科医師による嚥下評価の実施や、必要性を感じていても実施できていない環境があるようです。
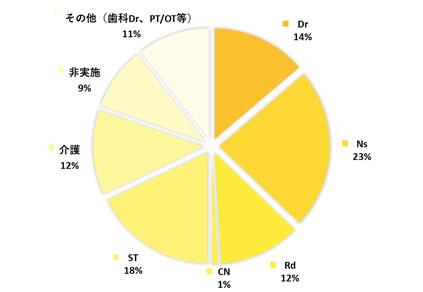
医師(Dr)30 看護師・准看護師(Ns)51 管理栄養士・栄養士(Rd)26 認定看護師(CN)2
言語聴覚士(ST)9 介護士 27 非実施 20(必要性あり 5/必要性なし 6)
その他 23:相談員・支援員 2 PT2 OT2 ケアマネ 2 歯科医師 11 衛生士 2 機能訓練士 2
4)主食と副食の内容を別に調整が可能ですか。
可 101 / 不可 5
5)食事の個別対応が可能ですか。(食事内容や食事回数等)
可 100 / 不可 6
6)補助食品を導入していますか。(重複回答あり)
液体 72 / ゼリー73 / ヨーグルト 32 / 導入なし 4 / 薬剤のみ 14
7)食事に増粘剤等を使用していますか。
使用あり 101 / 使用無し 3
8)食事と同時に提供する飲料について、とろみを給食の一部として対応していますか。
あり 26 / なし 76
※4)~8)は無回答の数は省略してあります。
8.各嚥下調整食コードの対応可能な割合
分類基準がない施設も含め、日本摂食嚥下リハビリテーション学会 2013 の分類に相当する食事がどの程度提供されているかをみたところ、0jから2-1までは約半数、2-2から4までは約 4 分の1の施設しか提供できる状況にないことがわかりました。
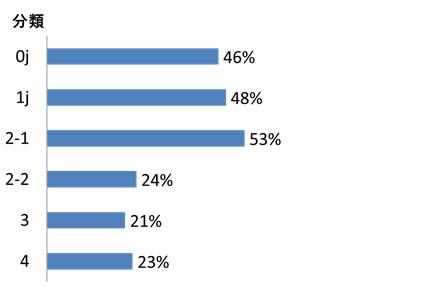
調理定義に基づき、便宜的に学会分類の各コードに相当すると思われるものに分類しています。
9.食事形態に対する呼称の多様性
分各々の調理定義に対して使用されている名称をまとめました。提供されている食事の名称についても様々で、同じ呼び名が複数の分類に使用されています。特にきざみはとろみの有無や粒の硬さは不明ですがこの4つの分類で共通して使われていました。とろみの有無や粒の硬さは不明ですが、粒のない形態の2-1でも“きざみ”が使われている場合も含まれていました。“ムース”や“ソフト”等の名称にも同様の傾向がありました。各々の施設が独自に形態を作っていることがわかりました。

10.その他意見等
サマリー、情報提供について
- 食事形態に関するサマリーが複数あり、その内容が統一されていないことがある。
- 帰設時の提供情報が少なく対応に戸惑う。(提供栄養量や食事形態等)
- 学会分類には基づいていないが転院時等にコード記載があれば食事内容の調整がしやすい。 等
嚥下評価について
- 嚥下評価できる職の配置がなく、他職種で相談して決めているが適切なものか不明。
- 嚥下に配慮した食事提供の必要性は感じているが、実際に対応することは難しい。
- 経口摂取が困難になってきている方に対して適切な評価、指示する人材がいない。
- 嚥下機能評価を実施できる職がいないため配置してほしい。
- 施設で機能低下を生じたときの対応が不安。
- 食事時の正しい姿勢の取り方や無理のない食事介助方法を知りたい。
- 嚥下評価を実施できる病院に行ってほしくても受診できない。 等
調理について
- 対応できない食形態で入所されたときの対応が困る。
- 食品や料理、温度によって物性が安定しないことが課題。
- 個人差が大きく、ひとりひとりに合うよう対応することに苦慮する。
- 決められた時間に食事をできない人たちに対しての提供方法検討。
- 委託業務のため詳細がわからない。 等
11.さいたま市立病院 嚥下調整食一覧
必要性に応じて提供エネルギー(食事量)を調整しています。
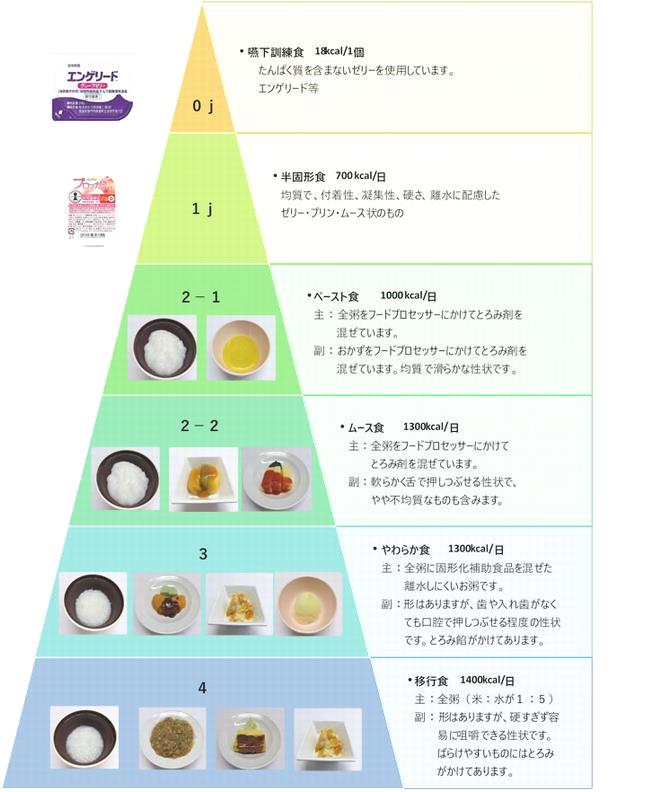
日本摂食嚥下リハビリテーション学会・学会分類2013を基準に作成しました。